Alzheimers sygdom
Introduktion
I 1901 blev en 51 år gammel kvinde, Auguste Deter, overført til et hospital i Frankfurt. Hendes første symptomer havde vist sig som reduceret og dårlig hukommelse. Hun kunne ikke finde hjem, bragte genstande frem og tilbage på mærkværdig vis. Kvinden var også plaget af depression, talebesvær og kognitive forstyrrelser, som markant tab af korttidshukommelse. På hospitalet arbejdede lægen Alois Alzheimer, som i de følgende år studerede Auguste og hendes symptomer frem til hendes død i april 1906.

Figur 1. Auguste Deter (venstre). Alois Alzheimer (højre).
Da Auguste døde, foretog Alois Alzheimer en obduktion af Auguste for, at undersøge hendes hjerne, og resultatet var slående. Områderne cortex, entorhinal cortex (hukommelse og rumlig orientering) og hippocampus (hukommelse og indlæring) bar tydelig præg af neurontab. I visse dele af hjernen manglede op mod en tredjedel af neuronerne, og i disse områder fandt Alois Alzheimer tynde aflejringer af, hvad han beskrev som en tæt sammenklumpet masse af nedbrudte celledele. De samme områder var samtidigt plaget af inflammation. I 1910 blev sygdommen kaldt ”Alzheimers sygdom” af Emil Kraepelin, som var en af Alois Alzheimers kollegaer.
Symptomer og diagnose
Alzheimers sygdom er en ud af flere former for demens, og sygdommen rammer typisk ældre personer. Sandsynligheden for at udvikle Alzheimers sygdom stiger med alderen. Ligesom Parkinsons sygdom er Alzheimers sygdom en neurodegenererende (nedbrydning og tab af neuroner) sygdom. Sygdommen forløber i tre stadier (tidligt, mellemliggende og sen), men starter som nedbrydning af nervecellerne i entorhinal cortex, hvorfra den spreder sig til hippocampus og amygdala (følelser og frygtrespons). Dette fører til en forstørrelse af hjernens væskefyldte områder kaldt hjerneventriklerne. Forstørrelserne kan ses allerede 10 til 20 år før patientens første symptomer. Aflejringerne spreder sig gennem hele hjernen, mens områderne skrumper. De primære symptomer på Alzheimers sygdom er tab af kognitive funktioner, forringelse af sprog og hukommelsesproblemer (se figur 2).
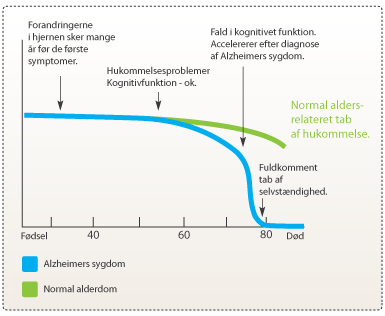
Figur 2. Grafen viser udviklingsforløbet hos en rask person og en patient med Alzheimers sygdom. Omkring 70 års alderen ses en kraftig nedgang i alzheimerpatientens kognitive funktion (y-aksen).
Diagnosen Alzheimers sygdom er svær at stille, da mange andre sygdomme skal udelukkes. Diagnosen bliver stillet på baggrund af en række neuropsykologiske tests og interviews, hvor lægerne spørger ind til patientens sygdomshistorie og forsøger at måle på patientens hukommelse. I Danmark benyttes forskellige spørgeskemaer og testskalaer (se figur 3).

Figur 3. Eksempel på spørgeskema, som bruges til at teste patienters kognitive funktion. Spørgsmålene er lette at besvare for raske personer, men kan være svære for patienter med Alzheimers sygdom.
Derudover udføres en række fysiske tests og laboratorieundersøgelser, hvor bl.a. patientens thyreoideahormon-niveau, B12-vitamin-niveau, leverfunktion og blodtal måles. Dette gøres primært for at udelukke andre sygdomme. Som tidligere beskrevet er Alzheimers sygdom karakteriseret ved indskrumpning af forskellige områder i hjernen. Hjernescanninger spiller derfor også en vigtig rolle i diagnosen af Alzheimers sygdom og er en god metode til at udelukke andre sygdomme. Her bruges især metoderne CT (Computed Tomography) eller MRI (Magnetic Resonance Imaging) (se dropdown om hjernescanninger). De forskellige tests udføres tit over en længere perioder, så lægerne kan holde øje med patientens hukommelse og symptomudvikling.
Ved hjernescanninger bruges metoderne CT (Computed Tomography) og MRI (Magnetic Resonance Imaging) til at udelukke andre årsager til demens end Alzheimers som f.eks. hjernetumorer og blodpropper. Metoderne PET (Positron Emission Tomography) og SPECT (Single Photon Emission Computed Tomography) bruges oftest til at måle aktiviteten i forskellige områder af hjernen. Områder med stor blodgennemstrømning og sukkerforbrug ses gengivet som røde og gule områder på scanningerne.
I 2005 blev der på University of Pittsburgh udviklet en ny metode kaldt PiB. Metoden gjorde det muligt at se de senile plaques i hjernen uden obduktion. I metoden bruges et fluorescerende stof, som kan ses ved PET scanning. Stoffet kaldes Pittsburgh Compound-B (PiB) og det binder til de senile plaques. Metoden har stort potentiale, da den i løbet af behandlingen kan bruges til diagnostik, evaluering af medicin og sygdomsprognoser.
Patologi
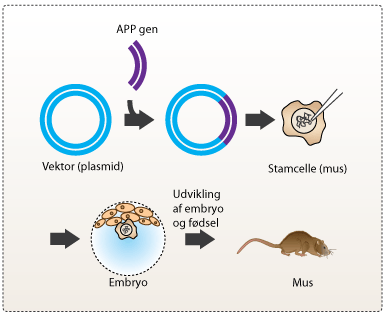
Alzheimers sygdom er ligesom Parkinsons sygdom karakteriseret ved, at visse dele af centralnervesystemet (CNS) undergår en degenerering. Den præcise årsag til at personer udvikler Alzheimers sygdom, er ikke fuldt klarlagt. De aflejringer Alois Alzheimer fandt i Augustes hjerne, var aflejringer af det tungt opløselige protein beta-amyloid (Aβ), som består af kun 42 aminosyrer. Akkumulationen og sammenklumpningen af proteinet har vist sig, at have en central rolle i sygdomsmekanismen for Alzheimers sygdom og dannelsen af de såkaldte senile plaques. Dette blev vist i løbet af halvfemserne, da forskere opsatte en model for Alzheimers i en transgen mus (se dropdown om transgene mus). Musen viste tydelige tegn på hukommelses- og indlæringsproblemer.
I 1996 fandt forskere ud af, at man ved at gensplejse mus og indsætte en masse gentagelser af DNA, som kodede for det ødelagte amyloid precursor protein (APP), kunne få musene i en tilstand, som mindede om den tilstand, der ses hos patienter med Alzheimers sygdom. Musene opførte sig normalt de første tre måneder, men efter ti måneder viste undersøgelserne tegn på forringelse af musenes hukommelse, og musehjernen var fyldt med senile plaques.
Man ved, at nogle mennesker udvikler senile plaques i hjernen i takt med, at de bliver ældre. Patienter med Alzheimers sygdom har dog ekstra mange senile plaques. Forskning har vist, at mutationer i genet som koder for APP, kan øge produktionen af beta-amyloid i hjernen. Dette hænger godt sammen med genetiske observationer hos patienter med Downs syndrom, som har tre kopier af APP genet, og som typisk udvikler en alzheimer-lignende tilstand, inden de bliver 60 år. Forskerne har en hypotese om, at sammenklumpningen af beta-amyloid til oligomere er farlig for cellerne, og at dannelsen af de større plaques måske er en forsvarsmekanisme, som beskytter neuronerne i hjernen mod de toksiske beta-amyloid oligomerer.
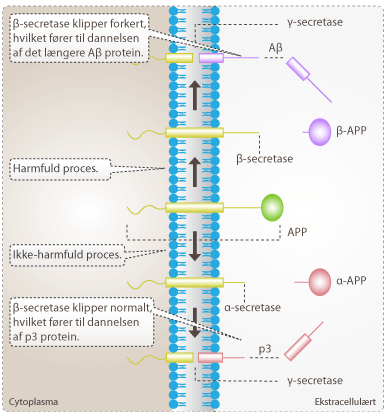
Figur 5. På figuren ses dannelsen af beta-amyloid. APP kan kløves på to måder alt efter hvilken sekretase, der indgår i processen. I den ikke-harmfulde proces kløves APP af alpha-sekretase, hvilket frigiver α-APP. Den tilbageværende del af APP kløves af gamma-sekretasen og frigives fra membranen som p3. I den harmfulde proces er det beta-sekretase, der kløver. Enzymet kløver dog forkert og lader et længere stykke af APP være tilbage. Dette bliver klippet af gamma-sekretase og frigives som Aβ. I modsætningen til den ikke-harmfulde proces, er Aβ proteinfragmenterne længere og mere uopløselige end p3. Fragmenterne har derfor en tendens til at klumpe sammen som oligomere.
En anden ting, der karakterisere Alzheimers sygdom, er dannelsen af neurofibrillære tangles inde i hjernens nerveceller. De neurofibrillære tangles er sammenklumpninger af tau-proteinet, som i raske neuroner stabiliserer mikrotubuli. Mikrotubuli bruges til at transportere næringsstoffer gennem axonerne inde i nervecellerne og er en del af nervecellernes interne transportsystemer. Hos alzheimerpatienter er tau-proteinet hyperfosforyleret, og de enkelte tau-proteiner klumper sammen inde i neuronerne og ødelægger dem.
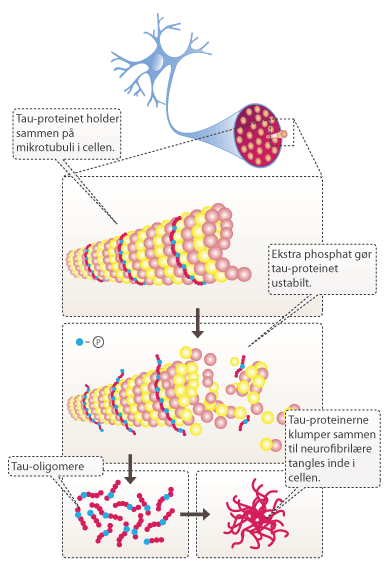
Figur 6. Hos alzheimerpatienter bliver tau-proteinet hyperfosforyleret af en protein kinase. De mange fosfatgrupper gør tau-proteinet ustabilt og får det til at løsrive sig fra mikrotubuli. Ligesom beta-amyloid klumper tau-proteinet sammen og danner de omtalte tangles inde i neuronerne.
Akkumulationen af Aβ ødelægger neuronernes synaptiske kommunikation, ligesom at hyperfosforyleringen af tau-proteinet fører til ødelæggelse af nervecellerne. Alt sammen medfører forstyrrelser i flere af hjernens transmissionssystemer. I patienter med Alzheimers sygdom ses tit, at der er for meget af neurotransmitterstoffet glutamat. Den store mængde af glutamat kan medføre en tilstand, der kaldes excitotoxictet, hvor der ses en overdreven stimulering af de to glutamatreceptorer (NMDA og AMPA). Processen ødelægger nervecellerne, fordi cellerne optager ekstra mange calciumioner, hvilket sætter gang i processer, som medfører dannelsen af frie radikaler. Frie radikaler er ustabile og reaktive molekyler med uparrede elektroner. De kan skade celler ved at angribe DNA, proteiner og cellemembraner, hvilket bidrager til aldring og sygdomme som Alzheimers.
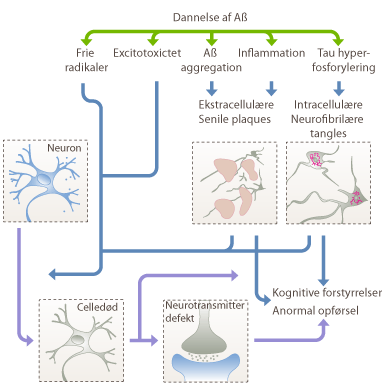
Figur 7. Dannelsen af det tungt opløselige protein Aβ, medfører en lang række ødelæggende processer i cellen, som dannelsen af frie radikaler, excitotoxitet, aggregation af Aβ, inflammation og hyperfosforyleringen af tau-proteinet. Alt sammen processer, som ødelægger nervecellerne og den synaptiske kommunikation i hjernen hos alzheimerpatienter.
Udviklingen af medicin mod Alzheimers sygdom
Ginkgo biloba kaldes også tempeltræet, da man i det gamle Kina havde træet stående foran de store buddhistiske templer. Træet har været kendt for dets medicinske egenskaber i årtusinder i Østen. I den buddhistiske tro var træerne hellige, og man troede, at de var med til at holde mennesker sunde og raske. I 1970’erne havde historien om Ginkgo biloba spredt sig til Vesten, hvor det blev muligt at købe ekstrakt fra træet i form af kosttilskud og naturmedicin. Opdagelsen af Ginkgo biloba satte gang i en masse undersøgelser af træets medicinske virkninger. I dag findes der et hav af medicinske artikler om Ginkgo biloba. Mange af disse artikler peger mod at Ginkgo biloba har en effekt på hjertet og det arterielle kredsløb. Nogle studier af Ginkgo biloba har også vist, at ekstrakt fra bladene kan have en lettere virkning på patienter med Alzheimers sygdom, mens andre studier viser det modsatte.
I nyere forskning undersøges effekten af ekstrakt fra Ginkgo biloba i mus med humane Alzheimers-gener. Studier tyder på, at ekstraktet kan hæmme sammenklumpningen af beta-amyloid i hippocampus og fremme dannelsen af nye nerveceller, hvilket kan forbedre kognitive funktioner. Kombinationsstudier som undersøger Ginkgo biloba ekstrakt med andre midler bl.a. docosahexaensyre (DHA) viser også lovende resultater med reduktion af neurodegeneration. Selvom disse fund er positive, er der stadig behov for yderligere kliniske forsøg for at bekræfte effekten hos mennesker.

Figur 8. Billede af Ginkgo biloba taget i Montreals botaniske have. Træets hjerteformede blade ses tydeligt.
Acetylcholinesterase
Der findes ikke nogen behandling, der kan helbrede Alzheimers sygdom. Medicinen, der findes i dag, kan kun bruges til behandling af symptomerne på Alzheimers sygdom, og på den måde udskyde sygdommen. Der forskes derfor fortsat meget i Alzheimers sygdom. Der søges efter metoder, der kan udvikle mere effektive behandlingsformer. Acetylcholin er en neurotransmitter, der spiller en central rolle i nervesignal overførsel. Den er vigtig for hukommelse, læring og muskelkontrol. I Alzheimers sygdom falder niveauet af acetylcholin, hvilket bidrager til kognitive problemer. Forskning inden for området har vist, at mængden falder, fordi de acetylcholinproducerende nerveceller ødelægges. Acetylcholin nedbrydes desuden naturligt af acetylcholinesterase (AChE) i nervecellernes synapsekløfter, nogle Alzheimers patienter kan have forhøjet mængde af AChE, hvilket skaber en ekstra mindskning af acetylcholin i hjernen.
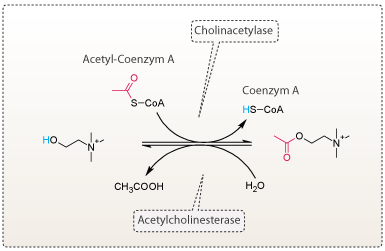
Figur 9. Acetylcholin dannes ud fra cholin og acetylcoenzym A. Dannelsen af acetylcholin er katalyseret af cholinacetylase. Acetylcholin nedbrydes ved hydrolyse af acetylcholinesterase.
De første lægemidler, der blev udviklet til behandling af Alzheimers sygdom, var derfor rettet mod acetylcholinesterase. Lægemidlerne virkede ved at hæmme acetylcholinesterase, og forhindre nedbrydelse af acetylcholin (se figur 9). De mest brugte acetylcholinesterase inhibitorer i dag er: donepezil, tacrin, rivastigmin og galantamin.
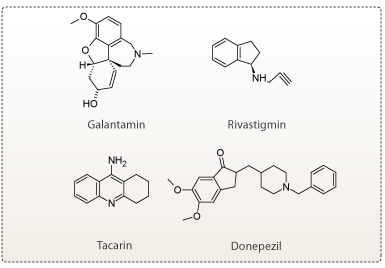
Figur 10. Strukturformler for forskellige acetylcholinesterase inhibitorer.
Acetylcholinesterase inhibitorer er godkendt til behandling af patienter med mild til moderat Alzheimers sygdom. Stoffet tacarin bruges stort set ikke i dag, da det kan give leverskader.
De andre tre acetylcholinesterase inhibitorer har ingen alvorlige bivirkninger, men kan give svimmelhed, kvalme og diarre i starten af behandlingen. Det er dog kun et fåtal, der trækker sig fra behandlingen pga. bivirkninger. Indtagelsen af stoffet nikotin menes, ligesom acetylcholinesterase inhibitorer, at kunne forlænge virkningen af acetylcholin i synapsekløfterne og på den måde forlænge hukommelsen.
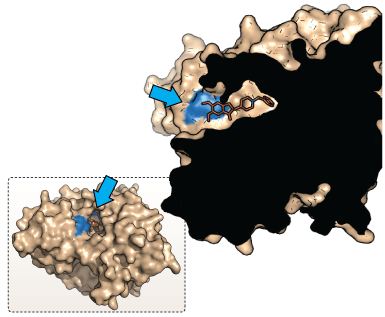
Figur 11. Illustrationerne viser den rumlige opbygning af enzymet AChE (venstre). Donepezil binder og inhiberer enzymets aktive center (højre).
NMDA-receptoren
Som tidligere beskrevet har neurotransmitterstoffet glutamat vist sig også at have stor betydning for udviklingen af Alzheimers sygdom, da overdrevne mængder af glutamat kan medføre excitoxitet, en proces, hvor nerveceller skades eller dør på grund af overstimulering af neurotransmitteren. Forskere udviklede derfor lægemidlet memantin, som er en ikke-kompeditiv antagonist til NMDA-receptoren. Lægemidlet virker ved at forhindre strømmen af Ca2+ gennem ionkanalen på NMDA-receptoren. Derved forhindres den fatale dannelse af frie radikaler i hjernen. Behandlingen af patienter med både memantin og acetylcholinesterase inhibitorer har i en række studier vist sig at forbedre forløbet for patienter med Alzheimers sygdom.
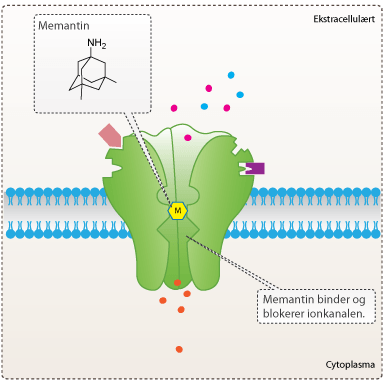
Figur 12. Memantin binder i ionkanalen på NMDA-receptoren og blokerer for gennemstrømningen af ioner.
Memantin er i dag godkendt, og bruges til behandling af patienter med moderat til svær Alzheimers sygdom, som er det tredje og sidste stadie i sygdomsforløbet. Memantin virker specifikt og har relativt få bivirkninger, der omtales som ufarlige. De mest almindelige bivirkninger er: hovedpine, svimmelhed, omtågethed og hallucinationer. Den nuværende medicin til behandling af Alzheimers sygdom kan holde sygdommen i skak i et eller flere år, mens patienter, som ikke behandles medicinsk, udvikler demens i løbet af ganske få måneder til år.
Syntesen af Donepezil
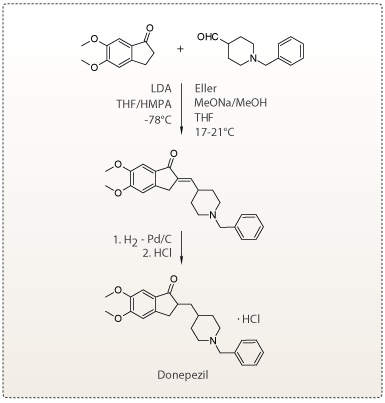
Figur 13. Syntesevejen for Donepezil.

